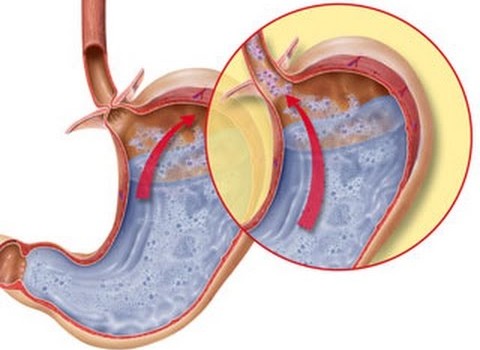
Рефлюкс-ззофагит (в последнее время понятие рефлюкс-ззофагит включают в гастроэзофагальную рефлюксную болезнь) - это воспалительный процесс в нижней трети пищевода, вызванный действием на его слизистую оболочку желудочного сока, желчи, а также ферментов панкреатического и кишечного секретов при желудочно-пищеводном рефлюксе.
Этиология и патогенез рефлюкс-ззофагита.
Может быть первичным заболеванием, но чаще сопутствует грыже пищеводного отверстия диафрагмы, язвенной болезни, стенозу привратника, холециститу; возникает после резекции кардии, при портальной гипертензии, больших опухолях брюшной полости, склеродермии и других болезнях. Главная причина рефлюкс-эзофагита - желудочно-пищеводный рефлюкс, появление которого связано с понижением тонуса нижнего пищеводного сфинктера, замедлением опорожнения желудка и повышением внутрижелудочного давления, ослаблением перистальтики пищевода (пищеводного клиренса), недостаточностью привратника, нарушением пилородуоденальной моторики и дуоденогастральным рефлюксом, анатомическими изменениями кардии.
Ретроградное поступление желудочного содержимого в пищевод обозначают желудочно-пищеводным рефлюксом. У морового человека давление в желудке выше, чем в пищеводе, но его содержимое в пищевод не забрасывается. Плавным компонентом антирефлюксного механизма является нижний пищеводный сфинктер, представляющий собой циркулярную гладкую мышцу, находящуюся у здорового человека в состоянии тонического сокращения. Тонус нижнего пищеводного сфинктера снижается в связи с воздействием некоторых лекарств (нитраты, нитриты, эуфиллин, антихолинэргические, седативные и снотворные средства, в-блокаторы, фентоламин, дофамин, морфин, прогестерон и др.), пищевых продуктов (кофе, шоколад, жиры, цитрусовые, томаты, алкоголь, курение и др.). Снижение тонуса нижнего пищеводного сфинктера может быть связано также с непосредственным поражением циркулярной мышцы (склеродермия и др.), воздействием простагландинов Е1, E2, А2, освобождающихся при воспалительных процессах любой локализации. Желудочно-пищеводный рефлюкс с недостаточностью нижнего пищеводного сфинктера (недостаточность кардии, ахалазия) часто сопровождают грыжу пищеводного отверстия диафрагмы и являются причиной развития рефлюкс-эзофагитов вследствие длительного контакта агрессивного желудочного содержимого с пищеводом. Гастроэзофагальный рефлюкс без эзофагита не всегда характеризуется симптомными проявлениями.
Выраженный гастроэзофагальный рефлюкс часто, по не всегда возникает при грыже пищеводного отверстия диафрагмы. Он может быть связан с ожирением, увеличением внутрибрюшного давления и иногда с курением. Его прогрессированию способствуют частые пребывания больного с низко опущенным верхним отделом туловища, что в ночное время может характеризоваться учащением и усилением гастроэзофагального рефлюкса. Повреждающее влияние на слизистую оболочку пищевода при гастроэзофагальном рефлюксе оказывают соляная кислота, пепсин, желчь, панкреатические ферменты, фосфолипиды. содержащиеся в забрасываемом желудочном содержимом. Наряду с недостаточностью кардии при выраженном рефлюкс-ззофагите может сформироваться стриктура пищевода. как его типичное осложнение.
Клинические симптомы
1. Изжога, жжение за грудиной и их усиление после еды, в положении лежа, при наклоне туловища, физической нагрузке. при переедании.
2. Кислые и горькие отрыжки, заброс кислого содержимого в рот, но больные часто затрудняются в оценке вкуса.
3. Избыточная саливация во время сна.
4. Ослабление перечисленных симптомов при приеме антацидов.
5. Боли в грудной клетке, напоминающие стенокардию, чувство переполнения после еды, кашель, охриплость голоса, боли в горле, горечь во рту, неприятный запах изо рта, икота рассматриваются в качестве атипичных симптомов рефлюкс-эзофагита. Однако некоторые из перечисленных выше симптомов могут исчезнуть после успешного лечения рефлюкс-эзофагита.
6. Рефлюкс-эзофагит иногда протекает бессимптомно.
Механизмы развития основных клинических синдромов представлены в таблице:
| Симптомы | Механизмы развития |
| Изжога | Раздражение НCl чувствительных нервов слизистой пищевода |
| Срыгивания воздуха, пищи | Нарушение функции нижнего пищеводного сфинктера |
| Жжение в горле с неприятным вкусом и избыточным слизеобразованием в гортани | Раздражение желудочным содержимым слизистой глотки, избыточная саливация |
| Периодическая боль за грудиной | Раздражение НCl болевых рецепторов или, реже, кислото-индуцированиый спазм пищевода |
| Дисфагия | Стриктуры или нарушение моторной функции пищевода |
| Чувство «комка» в горле | Повышение давления в верхних отделах пищевода |
| Боли в ухе, горле, челюсти (иррадиирующие) | Раздражение НCl начального отдела пищевода или глотки |
| Кашель, чувство удушья, трудно поддающиеся традиционной терапии | Повреждение НCl слизистой оболочки дыхательных путей с развитием бронхоспазма |
Исследования
Для оценки высоты и интенсивности гастроэзофагального рефлюкса используется внутрипищеводная рН-метрия. По изменению рН от нейтральной реакции к кислой судят о забрасывании содержимого желудка в пищевод. Кислотный рефлюкс определяется по падению интрапищеводного рН ниже 4, патологическим считается рефлюкс, если его продолжительность превышает 5 мин. По наименьшему значению рН оценивается интенсивность рефлюкса. По изменению рН в брюшном, ретрокардиальном и аортальном сегментах пищевода определяют высоту желудочно-пищеводного рефлюкса.
По результатам эндоскопического исследования определяют выраженность рефлюкс-ззофагита :
Степень I . Слабо выраженная очаговая или диффузная эритема и рыхлость слизистой пищевода на уровне желудочно-пищеводного соединения, легкая сглаженность желудочно-пищеводного соединения, исчезновение блеска слизистой оболочки дистальных отделов. Нарушения целостности слизистой оболочки отсутствуют (гастроэзофагальная рефлюксная болезнь без эзофагита).
Степень II . Наличие одной или более поверхностных эрозий с или без экссудата, чаще линейной формы, располагающихся на верхушках складок слизистой пищевода. Они занимают менее 10% поверхности слизистой дистального сегмента пищевода (пятисантиметровая круговая зона слизистой пищевода выше желудочно-пищеводного соединения).
Степень III . Сливающиеся эрозии, покрытые экссудатом или отторгающимися некротическими массами, которые не распространяются циркулярно. Объем поражения слизистой дистального отдела пищевода менее 50%.
Степень IV . Циркулярно расположенные сливающиеся эрозии или экссудативно-некротические повреждения, занимающие всю пятисантиметровую зону пищевода выше желудочно-пищеводного соединения, и с распространением на дистальный отдел пищевода.
Степень V . Глубокие изъязвления и эрозии различных отделов пищевода, стриктуры и фиброз его стенок, короткий пищевод.
Гистологические признаки воспаления в слизистой оболочке абдоминального отдела пищевода могут иногда выявляться, даже если при эндоскопическом исследовании в этих отделах пищевода отсутствовали макроскопические признаки эзофагита. Гистологически рефлюкс-эзофагит характеризуется воспалительной инфильтрацией подслизистого слоя преимущественно плазмоцитами, нейтрофильными лейкоцитами и лимфоцитами, отеком слизистой и подслизистой оболочки, вакуольной дистрофией и акантозом эпителия. Наряду с этим выявляются склеротические и кистозные изменения в слизистой оболочке, десквамация и складчатость эпителия, венозный застой, макрогематомы. Об эзофагите свидетельствует наличие изменений хотя бы в одном биоптате.
Общие лечебные мероприятия
Для уменьшения гастроэзофагального рефлюкса в большинстве случаев бывает достаточно проведения общих мероприятий по изменению стиля жизни больного:
1. Снижение веса (см. росто-весовые диаграммы и диеты, уменьшающие вес).
2. Прекратить курение.
3. Поднять головной конец кровати примерно на 15 см.
4. Не переедать (регулярный прием пищи малыми порциями).
5. Не принимать пищу менее чем за 3 ч до сна.
6. Избегать горячего питья или алкоголя перед сном.
7. Не использовать лекарства, оказывающие отрицательный эффект на моторику пищевода (нитраты, антихолинергические препараты, антидепрессанты, антагонисты кальция), а также препараты, повреждающие слизистую оболочку пищевода (нестероидные противовоспалительные препараты, препараты калия).
Тактика лечения зависит от степени активности рефлюкс-ззофагита .
Больным рефлюкс-ззофагитом I-II степени назначают Н2-блокаторы: зантак по 150 мг или фамотидин (квамател и др.) по 20 мг 2 раза в день в 8 и 20 ч. Дополнительно во время болей или изжоги рекомендуется принимать 1-2 дозы любого буферного антацида (маалокс, фосфалюгель, гастал, актал, и др.). Нет доказательств, что один антацид превосходит другой по способности купировать симптомы рефлюкс-ззофагита, они также не влияют на активность воспаления слизистой оболочки пищевода.
Больным рефлюкс-ззофагитом III, IV степени целесообразно назначать омепразол (лосек, «Астра Зенека») 20 мг через 12 ч в сочетании с прокинетиком (мотилиум по 10 мг 3 раза вдень 3-4 недели) и/или цитопротективным препаратом сукральфатом (вентером) по 1 г 3-4 раза в день через 15-20 мин после еды, разжевывая и не запивая водой, курс 4-6 недель.
Через 4 недели проводится контрольное эндоскопическое исследование больных. При наличии положительной динамики назначенное лечение должно продолжаться до 6 недель. Если улучшение оказалось несущественным, дополнительно следует назначить прокинетики и цитопротективные препараты тем больным, которые их не получали. Лечение продолжить до 6 недель при рефлюкс-ззофагите 1-й степени и до 8 недель при рефлюкс-ззофагите III--IV степени активности. После окончания 6-8-недельного курса лечения больным с отсутствием воспалительных изменений в пищеводе постоянную лекарственную терапию следует прекратить, рекомендовать сохранять вышеуказанный стиль жизни и прием антацидных препаратов или Н2-блокаторов в половинной суточной дозе «по требованию», т.е. в период появления симптомов, короткими курсами 1-3 дня. Больным с сохраняющимся рефлюкс-ззофагитом I-II степени рекомендуется постоянный прием Н2-блокаторов: ранитидина по 150 мг/сут. или фамотидина (кваматела) по 20 мг/сут. не менее чем на 6 мес. При отсутствии положительного эффекта после 6-недельного курса лечения рефлюкс-ззофагита III-IV степени можно перейти на прием омепразола (лосека) до 80 мг/сут, или поставить вопрос о хирургическом лечении. При P3 V степени показано хирургическое лечение.
Эзофагит часто обостряется после прекращения лекарственной терапии. Это может быть связано с сохраняющимся ожирением, курением, приемом алкоголя и с преждевременным прекращением медикаментозной терапии. При повторном обострении рекомендуется сразу же возобновить адекватную медикаментозную терапию.
Поддерживающая терапия блокатором Н2-реиепторов гистамина, иногда в сочетании с прокинетиком, показана больным рефлюкс-эзофагитом с тяжелыми рецидивирующими симптомами. Хирургическое лечение в основном показано только больным моложе 60 лет при наличии параэзофагеальной грыжи и стриктуры (стеноза) пищевода.
Щелочной рефлюкс-эзофагит
При наличии дуоденогастрального рефлюкса в желудок поступают желчь, панкреатический сок и бикарбонаты. Если такое желудочное содержимое забрасывается при гастроэзофагальном рефлюксе в пищевод и контактирует с его слизистой оболочки, у больных развивается гак называемый щелочной рефлюкс-эзофагит. О нем можно думать в том случае, если имеется воспаление слизистой оболочки, а при суточном мониторировании интрапищеводный уровень рН не снижается менее 4. Для лечения этих больных необходимо отдавать предпочтение сукральфату и прокинетикам.
Грыжа пищеводного отверстия диафрагмы
Определение: смешение через пищеводное отверстие диафрагмы в заднее средостение абдоминального отдела пищевода, желудка или его части, а также других органов брюшной полости.
Этиология и патогенез.
Приобретенные грыжи пищеводного отверстия диафрагмы обусловлены функциональными и анатомическими изменениями структур, участвующих в фиксации кардио-пищеводной области (диафрагмально-пищеводной связки, френоэзофагальной мембраны. правой ножки диафрагмы, левой доли печени и др.).
Появлению грыжи пищеводного отверстия диафрагмы способствуют факторы, повышающие внутрибрюшное давление (тяжелый физический труд, ожирение. беременность, асцит и прочие), снижающие эластичность тканей и тонус мускулатуры (пожилой и старческий возраст, миопатии), эндокринные и другие заболевания с выраженными метаболическими нарушениями.
При грыже пищеводного отверстия диафрагмы закономерно нарушается механизм замыкания кардии, появляется желудочно-пищеводный рефлюкс с развитием пептического эзофагита, который, возможно, определяет клинические проявления грыжи пищеводного отверстия диафрагмы.
При грыже пищеводного отверстия диафрагмы не всегда изменяется функция нижнего пищеводного сфинктера, но если абдоминальный отдел пищевода в связи с грыжей перемещается в грудную клетку, то, как правило, сначала возникает гастроэзофагальный рефлюкс и затем - эзофагит.
Выделяют в основном два типа грыжи пищеводного отверстия диафрагмы: аксиальную (скользящую) и параэзофагеальную. Скользящая грыжа является самой частой формой (90%). Встречаются кардиальные, кардиофундальные, субтотально- и тотально-желудочные варианты скользящей грыжи. Изжога и боль - типичные симптомы скользящей грыжи пищеводного отверстия диафрагмы, сопровождающейся желудочно-пищеводным рефлюксом с эзофагитом.
При параэзофагеальной грыже пищеводного отверстия диафрагмы в грудную полость выходит часть желудка. Для нее, наряду с изжогой, регургитацией, пищеводной дисфагией, характерна боль в нижней части грудины, она может иррадиировать в спину, в левое плечо, в левую руку, как при стенокардии. Обычно боль имеет жгучий характер, реже - проявляется ощущением инородного тела, вздутием, давлением и часто возникает в положении лежа, при наклоне вперед, после еды, т.е. в тех ситуациях, когда повышается внутрибрюшное давление.
Диагноз грыжи пищеводного отверстия диафрагмы в ряде случаев удается подтвердить при рентгеновском исследовании. При этом параэзофагеальная фиксированная грыжа распознается при обычном рентгеновском исследовании, а для обнаружения скользящей грыжи используют метод позиционного исследования с барием, позволяющий в обоих положениях тела выявить проксимальные стенки желудка в пищеводном отверстии диафрагмы и регургитацию контрастного вещества в пищевод, однако дно желудка редко попадает в грыжевое выпячивание.
Катаральный рефлюкс эзофагит – патологическое состояние, которое характеризуется отёком и гиперемией дистального отдела пищеводной трубки. Прогрессирует вследствие заброса желудочного содержимого в этот орган. Такое заболевание может протекать в двух формах – острой и хронической. Не имеет ограничений, касательно половой принадлежности и возрастной категории, но чаще всего его выявляют у людей трудоспособного возраста.
Наиболее распространённой причиной, из-за которой прогрессирует дистальный рефлюкс эзофагит, является недостаточность кардии. Это патологическое состояние, при котором у человека не полностью закрывается сфинктер, отделяющий пищевод от полости желудка. В результате недостаточности кардии, соляная кислота и частички непереваренной пищи забрасываются в дистальный отдел пищеводной трубки, провоцируя там воспаление и отёк. Этот недуг также требует своевременной коррекции. Проводится лечение одномоментно недостаточности кардии, а также катарального рефлюкс эзофагита.
Диагностировать такое заболевание можно посредством проведения эндоскопического исследования. С его помощью есть возможность рассмотреть стенки пищевода, оценить степень поражения его соляной кислотой, а также выявить недостаточность кардии и прочие патологии, которые могли спровоцировать заброс желудочного содержимого. Лечение дистального рефлюкс эзофагита консервативное. В комплексе применяется медикаментозная терапия и специальная щадящая диета.
Причины развития
Спровоцировать прогрессирование катарального рефлюкс эзофагита могут многие этиологические факторы. Приоритетной причиной является недостаточность НПС, но симптомы могут проявиться и из-за:
- грыжи пищеводного отверстия в диафрагме;
- несостоятельности соединительной ткани;
- частых стрессовых ситуаций;
- употребления в большом количестве алкогольных напитков;
- табакокурения;
- приёма некоторых групп лекарственных средств, в частности седативных, антивоспалительных, глюкокортикоидов и прочих;
- ожирения;
- в период вынашивания ребёнка;
- склонности к запорам;
- намеренного (с целью самоубийства) или непреднамеренного проглатывания бытовой химии, щелочей и кислот;
- термического ожога слизистой;
- механической травматизации стенок пищевода.
Симптоматика
Острый или хронический катаральный эзофагит имеет не слишком ярко выраженную клиническую картину, но все же его симптомы довольно специфичны, что позволяет врачу практически сразу установить диагноз. Такое заболевание сопровождается проявлением следующих признаков:
- изжога. Возникает из-за заброса соляной кислоты в пищевод. Чаще всего проявляется сразу после употребления пищи. Этот симптом может возникать при длительном наклоне туловища вперёд, а также в положении лёжа;
- кислая отрыжка;
- ощущение инородного тела в пищеводе, которое человек постоянно пытает продвинуть дальше, употребляя твёрдую пищу, чем только сильнее травмирует слизистую;
- болевые ощущения при приёме пищи;
- кашель, особенно усиливающийся в ночное время суток.
Диагностика
Подтвердить прогрессирование патологического состояния может только квалифицированный доктор-гастроэнтеролог, после проведения лабораторной и инструментальной диагностики. Наиболее информативной методикой является эндоскопия – осмотр пищевода при помощи специального зонда с видеокамерой на конце. Врач сможет оценить состояние стенок пищевода, а также область поражения.
Кроме указанного метода, также проводится рН-метрия, рентгенография с применением контрастного вещества, анализ крови и урины клинический, копрограмма и прочие анализы. После получения результатов врач сможет назначить наиболее эффективную схему лечения.
Лечебные мероприятия
Лечение направлено в первую очередь на устранение того заболевания, которое привело к . Кроме этого, назначаются лекарственные средства для уменьшения проявления неприятной симптоматики. В план лечения включают антациды, спазмолитики, обволакивающие лекарственные средства, блокаторы «протонной помпы» и прочие. Дозировки расписываются для каждого пациента строго индивидуально.
Лечение также включает соблюдение щадящей диеты. Важно соблюдать её не только во время терапии, но и после неё, чтобы не спровоцировать рецидив патологии. Запрещены алкогольные напитки, твёрдая пища, кофеиносодержащие напитки, слишком горячая пища, жареные и острые блюда. Лечение этого недуга длительное, и чтобы оно было максимально эффективным, требуется строго соблюдать все рекомендации своего лечащего врача.
Похожие материалы
Рефлюкс эзофагит – расстройство хронического характера, которое характеризуется забросом содержимого желудка в пищевод, что сопровождается раздражением его стенок. Особенностью заболевания является то, что оно выражается слабыми симптомами, поэтому зачастую диагностика недуга происходит при обнаружении совершенно других расстройств, например, язвенной болезни или гастрита. Нередко такое патологическое состояние является одним из признаков проявления грыжи отверстия пищевода.
Эрозивный рефлюкс эзофагит – осложнённое протекание заболевания, характеризующееся забросом содержимого желудка обратно в пищевод. Зачастую локализуется в дистальной части, т. е. в нижнем отделе пищевода, и отличается возникновением язв (эрозий) на слизистой оболочке. При такой форме недуга все симптомы обычного рефлюкс эзофагита проявляются более ярко и причиняют существенный дискомфорт человеку.
Рефлюкс эзофагит – патологический процесс, при котором происходит заброс пищи из желудка обратно в пищевод. В это время происходит раздражение слизистой оболочки. Болезнь поражает абсолютно всех людей, вне зависимости от половой или возрастной принадлежности, из-за чего может быть диагностирована даже у детей. Поэтому важно знать, какими именно препаратами можно это заболевание вылечить.
Рефлюкс эзофагит – патологическое состояние, при котором воспаляется слизистая пищевода из-за заброса в орган содержимого желудка. Чаще всего такое состояние прогрессирует в случае недостаточности кардии – сфинктер, анатомически расположенный между пищеводной трубкой и желудком, не полностью закрывается, и из-за этого соляная кислота и частички непереваренной пищи проникают в пищевод. Обычно поражается дистальный отдел этого органа. Сам недуг имеет несколько степеней развития, и для каждой из них характерна своя клиническая картина. Важно знать симптомы такой патологии, чтобы при их первичном выражении сразу же обратиться к доктору и провести лечение.
Лечение рефлюкс-эзофагита, как и любого другого недуга пищеварительной системы, обязательно включает соблюдение специальной диеты. Её основная задача – снизить интенсивность проявления симптомов при обострении патологии, не допустить в будущем развития рецидивов. Кроме этого, правильное и щадящее питание позволяет защитить слизистую пищевода и желудка от агрессивного воздействия раздражителей. Примерное меню на каждый день (или неделю) должен составить квалифицированный диетолог совместно с гастроэнтерологом. Важно употреблять именно те продукты, которые разрешит доктор. Кроме назначения диеты, при рефлюкс-эзофагите или гастрите, диетолог может посоветовать и некоторые рецепты приготовления вкусных и полезных блюд.
Иногда случается так, что у некоторых людей возникает достаточно неприятная патология органов ЖКТ. Она заключается в том, что мышечное кольцо между пищеводом и желудком (кардиальный или верхний сфинктер) теряет свою былую эластичность, растягивается, и не может нормально сомкнуться. Последствиями данной проблемы становится возможность обратного перехода (заброса) содержимого основного пищеварительного органа непосредственно в пищеводный канал. В результате этого у человека развивается болезнь рефлюкс эзофагит недостаточность кардии. Этот недуг не только неприятен, но в некоторых случаях, особенно при отсутствии своевременного адекватного лечения, и опасен.
Провоцирующие причины
Самый первый негативный фактор, вызывающий в пищеводе человека гастроэзофагеальную болезнь, считается попадание в пищеварительный канал желудочного сока, имеющего агрессивную, кислую среду. Такой патологический процесс возникает только лишь в том случае, когда имеется недостаточность кардии (слабость мышечного сфинктера). Она обычно развивается в том случае, когда в области диафрагмы появляется грыжа, поэтому все пациенты, имеющие в анамнезе это заболевание, относятся к основной группе риска по этому заболеванию. Помимо вышеназванной причины, спровоцировать возникновение рефлюкс-эзофагита могут следующие факторы:
- бесконтрольный прием сердечных, снотворных и успокоительных средств, значительно снижающих тонус сфинктера;
- оперативные вмешательства на диафрагме. Большее влияние в этом случае оказывают гастрэктомия и резекция желудка;
- ЯБЖ и ДПК;
- ожирение;
- сидячая работа и малоактивный образ жизни;
- пагубные привычки (злоупотребление спиртосодержащими напитками и курение);
- нарушения режима питания.
Люди, имеющие такие привычки, и ведущие нездоровый образ жизни, также относятся к группе риска по развитию патологии. В первую очередь у них возникает .
Данная форма заболевания является поверхностной и проще всего поддается полному излечению, но возможно это только в том случае, когда обращение к специалисту было своевременным и все лечебные мероприятия проведены адекватно.
Основные стадии развития и признаки недуга
Многочисленные медицинские исследования показали, что развитие такого заболевания, как рефлюкс-эзофагит, проходит через 4 основные степени. Каждая из них характеризуется своей, увеличивающейся, тяжестью течения, и становящейся более яркой симптоматикой. В медицинской практике выделяют следующие стадии заболевания:
- I характеризуется тем, что в дистальном отделе пищеводной трубки появляются отдельные эрозии. Рефлюкс-эзофагит 1 степени протекает практически бессимптомно, и обнаруживается в это время по большей части практически случайно;
- II стадия развития ГЭРБ выражается тем, что эрозивные дефекты начинают сливаться между собой. Они еще не захватывают всю поверхность слизистой, но их диаметр уже достигает 5 мм и более. Симптоматика становится более явной. Пациент после любого приема пищи начинает ощущать изжогу;
- III степень проявляется наличием на стенках пищевода первичных, только начинающих сливаться язвочек. Специфические признаки заболевания очень яркие и не зависят от еды;
- IV – хроническая стадия патологии с масштабным язвенным поражением и развивающийся стеноз. Симптомы (изжога, боли, кислая отрыжка и т. д.) появляются в любое время суток.
Каждая последующая стадия отличается усилением негативных признаков. Основные из них специалисты рекомендуют знать любому человеку. Это поможет не пропустить начало заболевания и, своевременно обратившись к гастроэнтерологу, достигнуть полного выздоровления.
Симптоматика болезни
Патологические повреждения пищевода начинают возникать в дистальном его отделе, так как он находится в непосредственной близости с желудком и получает больше всего его кислого агрессивного содержимого. Именно поэтому специалисты советуют изучить негативные признаки, которые несет в себе дистальный катаральный тип патологии. Это поможет не пропустить заболевание и начать своевременное лечение. К основным симптомам этой патологии относятся:
- появление во время еды или после нее кислой отрыжки и изжоги;
- часто возникающее состояние подташнивания;
- изредка тошнота сменяется рвотным позывом, после которого наступает значительное облегчение;
- в желудке появляются болезненные ощущения, связанные с приемом пищи.
Помимо этой специфической желудочной симптоматики, заболевший человек может ощущать ушную боль, возникающую во время глотания, также у него осипает голос, появляется хронический кашель и кариес из-за попадания в ротовую полость соляной кислоты. Признаки пищеводного характера всегда усиливаются после употребления алкоголя или газировки, приема пищи и в лежачем положении.
Методы диагностики и лечения заболевания
Для постановки точного диагноза, включающего в себя как форму, так и стадию недуга, лечащему врачу необходимо собрать анамнез пациента и провести полное обследование его пищевода. Самое большое количество информации о времени начала заболевания и присутствующей клинической симптоматике специалист получает из личной беседы с больным человеком. Далее, для выявления точного диагноза, наступает время проведения инструментального исследования:
- замер уровня кислотности с помощью специального зонда;
- эндоскопияи и эзофагоскопия;
- рентгенографическое обследование брюшной полости.
Благодаря этим методам диагностики достаточно легко обнаружить любую форму эзофагита кроме дистальной. Она выявляется только лишь при фиброгастроскопическом исследовании, так как повреждения слизистой пищеводного канала при ней еще практически незаметны, да и специфическая симптоматика отсутствует.
Основные лечебные мероприятия
Катаральный эзофагит в обязательном порядке должен лечиться с учетом таких данных, как степень выраженности в слизистой изменений морфологического характера и клинического течения недуга.
Все терапевтические мероприятия проводятся только в сопровождении специальной диеты, в которой исключены какие-либо повреждающие слизистую факторы. Благодаря такой коррекции питания органы пищеварения могут работать в облегченном режиме, что помогает в лечении и способствует скорейшему выздоровлению пациента.
Медикаментозная терапия этой патологии включает в себя назначение пациенту следующих форм лекарственных средств:
- противогрибковые и обволакивающие препараты, позволяющие обеспечить безопасность слизистой и уничтожить повреждающие ее патогенные микроорганизмы;
- спазмолитики для снятия болевого синдрома и спазмов;
- холиномиметики и блокаторы дофа-рецепторов, ускоряющие продвижение перевариваемой пищи и усиливающие тонус кардии;
- антациды, нормализующие уровень кислотности.
Неплохо при лечении этого заболевания зарекомендовала себя и физиотерапия. Болезненные ощущения эффективно снимаются электрофорезом. Помогают и бальнеотерапия, а также грязелечение. А вот операция при эзофагите может быть назначена только в том случае, когда возникает такое тяжелое осложнение болезни, как , не поддающееся дилатации.
Данная патология (рефлюкс-эзофагит) достаточно легко излечивается. Но любой человек может избежать посещений врача и приема лекарственных препаратов, зачастую вызывающих побочные эффекты, если не допустит возникновения провоцирующей заболевание причины. Для этого ничего сложного делать не нужно. Достаточно начать вести здоровый образ жизни, искоренить вредные привычки и откорректировать свое питание. Это значительно снизит риск развития достаточно неприятной патологии органов ЖКТ – .


